Melanomul: cancerul pielii care se poate răspândi rapid. Semne de avertizare şi cum poate fi prevenit
alte articole
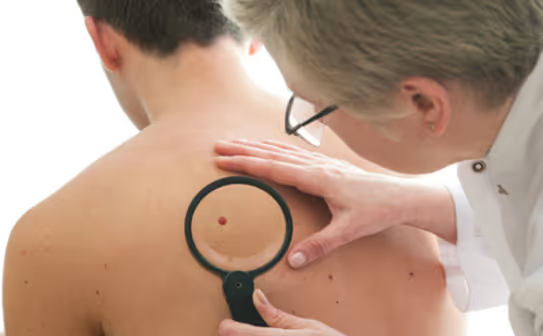
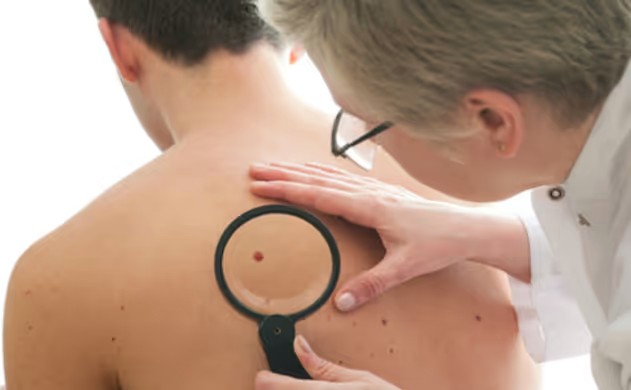
Melanomul este o formă gravă de cancer al pielii, care apare în melanocite, celulele care conferă pielii culoarea sa. Deşi reprezintă doar aproximativ 1% din toate cazurile de cancer de piele, este considerat cel mai periculos tip, deoarece se poate răspândi rapid în alte părţi ale corpului.
Deşi melanomul este principala cauză de deces legate de bolile de piele, dacă este depistat din timp, este tratabil.
Simptomele şi semnele timpurii ale melanomului
Melanomul apare cel mai adesea pe spate, piept şi membre, dar se poate dezvolta oriunde pe corp, inclusiv în gură, zona genitală, rect şi membrana subţire care acoperă ochiul. În cazuri rare, melanomul se poate forma în interiorul ochiului, în straturile protectoare din jurul creierului şi măduvei spinării sau sub unghiile de la mâini sau picioare.
Semnele iniţiale ale melanomului includ frecvent modificări ale unei aluniţe existente sau apariţia unei noi excrescenţe pigmentate sau atipice pe piele.
Simptome frecvente
Melanomul poat fi depistat timpuriu cu ajutorul semnalelor de avertizare AMCDE.
- Asimetrie: Pata sau aluniţa are o formă neregulată, cu două părţi care arată foarte diferit.
- Margine: Marginile sunt neregulate, zimţate sau festonate.
- Culoare: Pata are mai multe culori, cum ar fi nuanţe variate de bronz, maro sau negru, sau pete albe, roşii sau albastre.
- Diametru: Pata are o dimensiune mai mare de 6 milimetri.
- Evoluţie: Aluniţa sau pata se modifică în ceea ce priveşte dimensiunea, forma sau culoarea. De asemenea, poate începe să sângereze, să mânânce sau să formeze cruste.
Melanomul poate avea aspecte diferite. În plus faţă de semnalele de avertizare AMCDE, alte semne comune ar trebui luate în considerare:
- Pete noi sau neobişnuite: O pată care arată ca o aluniţă nouă, pistrui sau pată de vârstă, dar care se distinge de celelalte de pe piele.
- Nodul sau excrescenţă asemănătoare unei răni: O umflătură fermă, în formă de cupolă, care poate arăta ca o rană şi poate sângera.
- Linie întunecată sub unghie: O dungă verticală maro sau neagră sub unghia de la mână sau de la picior.
- Bandă pigmentată în jurul unghiei: O bandă de culoare mai închisă care înconjoară unghia de la mână sau de la picior.
- Pata asemănătoare unei cicatrici: O pată de piele îngroşată, care creşte lent şi seamănă cu o cicatrice.
În funcţie de aspect, modelul de creştere, rata de creştere şi localizarea pe corp, melanomul este de mai multe tipuri. Cele mai frecvente trei sunt:
- Melanomul cu răspândire superficială (70% din cazuri): De obicei, apare plat şi subţire — cu o grosime mai mică de 1 milimetru — cu margini neregulate şi diverse culori, inclusiv roşu, albastru, maro, negru, gri şi alb. Se dezvoltă adesea dintr-un neg existent şi apare frecvent pe trunchi, braţe şi picioare.
- Melanomul nodular (15% până la 20% din cazuri): Acesta este unul dintre cele mai agresive tipuri. Creşte în jos în piele şi apare ca o excrescenţă ridicată, proeminentă, adesea asemănătoare unei ciuperci cu tulpină. De obicei, apare negru, dar ocazional poate fi roşu, roz sau de aceeaşi culoare cu pielea din jur. Se găseşte frecvent pe faţă, piept sau spate şi în zone care nu sunt expuse în mod obişnuit la soare.
- Melanomul lentigo malign (10% până la 15% din cazuri): Afectează de obicei persoanele în vârstă şi se prezintă adesea sub forma unei pete mari, plate, de culoare maro sau bronzată, cu margini neregulate. Se întunecă treptat pe măsură ce creşte şi poate prezenta mai multe nuanţe de maro sau negru. Iniţial, poate proveni dintr-o tumoare in situ numită lentigo malign, limitată la epidermă (stratul exterior al pielii). Acest tip se dezvoltă în principal pe zonele expuse la soare, cum ar fi faţa, urechile şi braţele.
Cauzele melanomului
Pielea este cel mai mare organ al corpului şi are două straturi principale.
Melanomul începe în stratul exterior al pielii când melanocitele (celulele care produc melanina, un pigment de culoare maro închis până la negru) suferă leziuni ale ADN-ului care le determină să crească necontrolat şi, în cele din urmă, să formeze o tumoare.
Factori de risc
Mai mulţi factori de mediu şi de stil de viaţă pot contribui la apariţia melanomului.
- Expunerea la lumina ultravioletă (UV): Lumina soarelui are o serie de beneficii: stimulează imunitatea, reglează ritmul circadian, ajută la producerea de vitamina D, serotonină, melatonină, oxid nitric şi chiar ajută la reducerea riscului de cancer. Multe persoane nu se expun suficient la lumina soarelui. Însă expunerea excesivă la razele UVB şi UVA, inclusiv la sursele artificiale, poate avea efecte negative. Un studiu din 2025 a constatat că utilizarea solarului era asociată cu o creştere de aproape trei ori a incidenţei melanomului. Expunerea intensă la soare, în special arsurile solare din copilărie, creşte riscul. Copiii şi tinerii adulţi care sunt expuşi intens la soare pot să nu dezvolte cancer decât după mulţi ani sau chiar decenii.
- Tatuajele: Un studiu din 2025 a constatat că persoanele cu tatuaje au o şansă cu 29% mai mare de a dezvolta melanom. Când cerneala tatuajului este injectată în piele, sistemul imunitar o tratează ca pe o substanţă străină şi captează pigmenţii în celulele imunitare care îi pot transporta la ganglionii limfatici, unde se pot descompune în substanţe chimice potenţial cancerigene.
- Expunerea profesională la bifenili policloruraţi (BPC): BPC sunt substanţe chimice nocive utilizate în industria plasticului şi chimică. Lucrătorii expuşi la BPC pot avea un risc crescut de a dezvolta melanom.
- Antecedente familiale: Aproximativ 5-10% dintre persoanele cu melanom au antecedente familiale ale acestei boli. Dacă aveţi cel puţin o rudă de gradul I (părinte, frate, soră sau copil) cu melanom, riscul dvs. creşte de peste două ori. Acest risc crescut poate reflecta tipul de piele comun şi obiceiurile de expunere la soare sau, în cazuri rare, mutaţii genetice moştenite.
- Aluniţe: Majoritatea copiilor se nasc fără aluniţe, care apar de obicei în copilărie şi la începutul vârstei adulte. Prezenţa a mai mult de 50 de aluniţe creşte riscul de melanom. Aluniţele atipice, care sunt mai mari, au forme ciudate sau culori inegale, cresc de asemenea riscul, deşi doar un procent mic devin efectiv canceroase. Cel mai mare risc provine din sindromul aluniţelor atipice, o afecţiune ereditară în care persoanele au multe aluniţe atipice şi necesită examinări dermatologice frecvente şi autoexaminări lunare. Aluniţele mari prezente la naştere, în special cele care acoperă zone mari ale spatelui sau feselor, prezintă un risc semnificativ mai mare şi pot necesita îndepărtarea chirurgicală, în timp ce aluniţele congenitale mici prezintă un risc minim.
- Pielea, părul şi ochii de culoare deschisă: Persoanele cu pielea deschisă la culoare, părul de culoare deschisă şi ochii albaştri, verzi sau cenuşii au un risc mai mare de melanom, deoarece au mai puţină melanină, care ajută la protejarea împotriva radiaţiilor UV.
Riscul de melanom creşte odată cu vârsta, dar poate apărea şi la persoanele mai tinere. Este unul dintre cele mai frecvente tipuri de cancer la persoanele sub 30 de ani, în special la femeile tinere. În familiile cu melanom ereditar, boala poate apărea la o vârstă mai timpurie. În plus, bărbaţii sunt mai predispuşi decât femeile la dezvoltarea melanomului. Unele dovezi sugerează că persoanele mai înalte au un risc mai mare de melanom.
Anumite afecţiuni medicale pot creşte, de asemenea, riscul de melanom:
- Tulburări genetice: Anumite afecţiuni ereditare cresc riscul de melanom, inclusiv xeroderma pigmentosum (care împiedică pielea să repare daunele cauzate de radiaţiile UV), sindromul Werner (care provoacă îmbătrânirea rapidă) şi retinoblastomul ereditar (cauzat de o mutaţie genetică ereditară).
- Sistem imunitar slăbit: Un sistem imunitar sănătos ajută la protejarea împotriva melanomului şi a altor tipuri de cancer. Persoanele cu imunitate slăbită — din cauza afecţiunilor medicale, tratamentelor, transplanturilor de organe sau infecţiei cu HIV — au un risc crescut.
- Rozaceea: Un studiu din 2024 a constatat că, la persoanele de rasă albă, rozaceea este asociată cu un risc crescut de melanom.
- Cancerul anterior: Persoanele care au avut anterior melanom prezintă un risc mai mare de a dezvolta un alt melanom primar. Prezenţa cancerului de piele nonmelanom, a cancerului de sân sau a cancerului tiroidian creşte, de asemenea, riscul. Leucemia limfocitară cronică este, de asemenea, asociată cu un risc mai mare, în special în primii cinci ani după diagnostic, probabil deoarece slăbeşte sistemul imunitar.
- Obezitatea: Supraponderalitatea sau obezitatea sunt asociate cu un risc mai mare de melanom malign la bărbaţi.
Cum se diagnostichează melanomul?
Rata de supravieţuire relativă la 5 ani este de aproximativ 97% pentru persoanele cu melanom în stadiu incipient, comparativ cu aproximativ 30% pentru cele cu boală în stadiul 4. Această diferenţă subliniază importanţa depistării timpurii.
Testarea genetică poate fi utilă dacă trei sau mai mulţi membri ai familiei din partea ta au avut melanom sau dacă ai dezvoltat melanom la o vârstă fragedă, de obicei înainte de 45 de ani.
Înainte de a obţine un diagnostic oficial, este posibil să puteţi detecta singur melanomul. Autoexaminarea vă poate ajuta să observaţi pete noi sau modificări ale aluniţelor existente. Efectuaţi aceste verificări într-un loc bine luminat, folosind oglinzi întregi şi oglinzi de mână pentru a examina toate zonele corpului, inclusiv zonele greu de văzut, cum ar fi scalpul, spatele, mâinile, picioarele şi unghiile. Un membru al familiei vă poate ajuta să verificaţi zonele greu de văzut.
Un dermatolog diagnostichează de obicei melanomul urmând paşii următori:
1. Istoric medical şi examen fizic: Medicul vă va întreba despre simptome, istoricul medical personal şi istoricul familial. Acesta va examina cu atenţie zona suspectă şi poate verifica restul pielii pentru a depista aluniţe suplimentare sau pete anormale.
2. Instrumente speciale de diagnostic: Dermatologii pot utiliza instrumente specializate pentru a evalua o zonă suspectă şi a decide dacă este necesară o biopsie a pielii. Acestea includ:
- Dermoscopia: Folosind un dermatoscop — o lentilă de mărire cu lumină — dermatologul poate vedea structuri de sub suprafaţa pielii care nu sunt vizibile cu ochiul liber.
- Microscopie confocală cu reflexie: această tehnică neinvazivă utilizează un laser de joasă putere pentru a crea imagini 3D detaliate ale zonelor suspecte ale pielii. Este deosebit de utilă pentru persoanele cu multe aluniţe atipice, deoarece poate reduce biopsiile inutile şi poate ajuta la definirea marginilor unui melanom înainte de operaţie.
- Dispozitive spectroscopice portabile: aceste dispozitive analizează modul în care diferite lungimi de undă ale luminii se reflectă de pe piele pentru a ajuta la determinarea dacă o pată poate fi melanom.
- Testarea cu plasture adeziv: Un plasture adeziv colectează celule ale pielii dintr-o zonă suspectă. Celulele sunt apoi testate pentru a detecta modificări genetice asociate în mod obişnuit cu melanomul.
- Biopsia pielii: Se prelevează o probă de piele şi se examinează la microscop. Tipul de biopsie — cum ar fi excizională, cu punch sau prin răzuire — depinde de dimensiunea şi localizarea zonei suspecte.
Dacă se confirmă melanomul, dermatologul dumneavoastră vă poate recomanda mai multe teste pentru a verifica ganglionii limfatici din apropiere. Aceste teste se bazează, de obicei, pe profunzimea cu care melanomul a pătruns în piele şi dacă ganglionii limfatici par măriţi. Acestea includ:
- Biopsia ganglionului limfatic santinelă: Acest test examinează ganglionii limfatici cei mai apropiaţi de melanom şi poate detecta cantităţi foarte mici de cancer răspândit, chiar şi atunci când ganglionii nu par umflaţi.
- Ecografie: Acest test imagistic utilizează unde sonore pentru a crea imagini ale ganglionilor limfatici.
- Aspiraţie cu ac fin: Dacă ecografia identifică un ganglion limfatic anormal, dermatologul poate utiliza un ac subţire pentru a preleva o mică probă de celule. Proba este apoi examinată la microscop pentru a detecta celule bolnave.
Tratamente pentru melanom
Melanomul este clasificat în cinci stadii. Tratamentul depinde în mare măsură de profunzimea cu care cancerul a pătruns în piele şi dacă s-a răspândit la ganglionii limfatici sau la organe îndepărtate.
1. Tratamente convenţionale
Tratamentul standard pentru melanom se concentrează pe îndepărtarea cancerului şi reducerea riscului de recurenţă sau răspândire.
Stadiul 0-1 (melanom în stadiu incipient)
În stadiul 0, numit şi melanom in situ, cancerul este limitat la stratul superior al pielii. În stadiul 1, acesta a crescut în derm, dar nu s-a răspândit dincolo de piele. Ambele stadii sunt tratabile.
Tratament primar
- Chirurgie cu excizie: Excizia locală largă este tratamentul principal pentru melanomul în stadiile 0 şi 1 şi este adesea suficientă. Chirurgul îndepărtează tumora împreună cu o margine de ţesut sănătos, care este apoi analizată într-un laborator. Dacă se găsesc celule canceroase la margini, poate fi necesară o intervenţie chirurgicală suplimentară.
- Chirurgia micrografică Mohs: În anumite circumstanţe, cum ar fi zonele sensibile din punct de vedere estetic, chirurgul îndepărtează tumora în etape, examinând fiecare strat la microscop şi îndepărtând ţesutul suplimentar numai acolo unde rămân celule canceroase.
Dacă în timpul operaţiei de melanom se îndepărtează o cantitate mare de piele, se poate efectua o grefă de piele în cadrul aceleiaşi operaţii. Pielea sănătoasă este prelevată dintr-o altă parte a corpului, cum ar fi coapsa, şi utilizată pentru a acoperi zona operată şi a reduce cicatricile.
Opţiuni nechirurgicale
Pacienţii care preferă opţiunile nechirurgicale pot utiliza următoarele opţiuni de tratament:
- Crema Imiquimod: Un tratament topic care stimulează sistemul imunitar prin declanşarea citokinelor, inclusiv interferonul, pentru a ajuta la distrugerea celulelor canceroase.
- Radioterapie: Un tratament localizat care utilizează raze X de mare energie pentru a distruge celulele tumorale sau pentru a preveni creşterea acestora. Deşi melanomul este, în general, mai puţin sensibil la radiaţii decât multe alte tipuri de cancer, radioterapia poate fi utilizată atunci când intervenţia chirurgicală nu este posibilă sau pentru subtipuri specifice, cum ar fi melanomul lentiginos sau ocular.
Stadiul 2 (localizat, dar cu risc mai mare)
Melanomul în stadiul 2 este mai gros şi se extinde mai adânc în derm, dar nu s-a răspândit la ganglionii limfatici. Deoarece riscul de răspândire este mai mare, tratamentul este mai agresiv.
Tratament primar
- Chirurgie de excizie largă: îndepărtarea tumorii primare cu margini adecvate.
- Biopsia ganglionului limfatic santinelă: deseori efectuată în momentul intervenţiei chirurgicale pentru a verifica răspândirea microscopică.
Tratament suplimentar
Acestea pot fi recomandate după operaţie pentru a reduce reapariţia lui:
- Imunoterapia: Îmbunătăţeşte răspunsul imun al organismului împotriva melanomului. Imunoterapia poate fi eficientă singură sau în combinaţie cu alte tratamente. În tratamentul melanomului în stadiul 2 se utilizează diferite tipuri de imunoterapie. Inhibitorii punctelor de control imunitar „demască” cancerul prin eliminarea frânelor chimice care împiedică sistemul imunitar să atace cancerul. Terapia cu virus oncolitic utilizează un virus modificat genetic pentru a distruge direct celulele canceroase, stimulând în acelaşi timp răspunsul imunitar.
- Radioterapia: Poate fi utilizată la locul intervenţiei chirurgicale după îndepărtarea tumorii pentru a distruge orice celule canceroase rămase.
Stadiul 3 (răspândire locală la ganglionii limfatici)
În stadiul 3, melanomul s-a răspândit la ganglionii limfatici din apropiere. Tratamentul se concentrează pe îndepărtarea bolii vizibile şi reducerea riscului de răspândire ulterioară.
Tratament primar
Chirurgie: Îndepărtarea tumorii primare şi a ganglionilor limfatici afectaţi.
Terapii sistemice (pentru întregul corp)
Aceste tratamente reduc riscul de recurenţă şi vizează boala microscopică:
- Imunoterapie: Adesea utilizată după operaţie pentru a reduce riscul de recurenţă.
- Terapie ţintită: Concepută pentru tumorile cu mutaţii genetice specifice. Aceste medicamente atacă celulele canceroase cu un impact minim asupra celulelor sănătoase şi blochează proteinele anormale care determină creşterea tumorii.
- Terapia cu virus oncolitic: Talimogene laherparepvec, un virus herpes modificat, este injectat direct în tumori pentru a distruge celulele canceroase şi a stimula activitatea imunitară.
- Chimioterapia: Utilizează medicamente care ucid toate celulele cu diviziune rapidă. Nu s-a demonstrat că prelungeşte supravieţuirea atunci când este utilizată singură la pacienţii cu melanom şi poate provoca efecte secundare grave. O tehnică regională numită perfuzie hipertermică izolată a membrelor administrează medicamente anticanceroase încălzite, în doze mari, direct în braţul sau piciorul afectat, izolând temporar fluxul sanguin.
Stadiul 4 (melanom metastatic)
În stadiul 4, melanomul s-a răspândit prin fluxul sanguin în zone îndepărtate ale corpului, cum ar fi alte zone ale pielii, ganglionii limfatici, plămânii, ficatul, oasele sau creierul.
Tratamentul este de obicei sistemic şi poate include intervenţii chirurgicale sau radioterapie pentru anumite zone metastatice.
Opţiuni de tratament de primă linie
Imunoterapia este opţiunea de tratament preferată, tipurile comune incluzând:
- Blocante PD-1: vizează receptorii PD-1 de pe celulele T (un tip de celule imune), permiţând sistemului imunitar să atace cancerul mai eficient.
- Imunoterapie combinată: Combinaţiile de medicamente, cum ar fi nivolumab şi ipilimumab sau nivolumab şi relatlimab, îmbunătăţesc răspunsul imunitar şi supravieţuirea, dar pot provoca efecte secundare mai severe.
- Terapia cu celule T autologe derivate din tumoră (Lifileucel): Utilizează celulele imune ale pacientului care luptă împotriva tumorii, le cultivă în laborator şi le infuzează înapoi în organism pentru a ataca melanomul. Se utilizează de obicei după ce alte imunoterapii au eşuat.
Alte tratamente includ:
- Terapia ţintită: utilizată pentru tumorile cu mutaţii genetice, cum ar fi BRAF. Aceste tratamente combină un inhibitor BRAF şi un inhibitor MEK pentru a încetini creşterea tumorii, a prelungi răspunsul şi a reduce anumite efecte secundare în comparaţie cu terapia cu un singur medicament.
- Chimioterapia: Rezervată acum cazurilor în care imunoterapia şi terapia ţintită sunt ineficiente sau nu pot fi utilizate.
2. Tratamente pentru melanomul recurent
Tratamentul depinde de locul în care reapare melanomul, de terapiile anterioare, de starea generală de sănătate şi de preferinţele pacientului.
- Recurenţă locală (în apropierea locului iniţial): Tratată în principal prin intervenţie chirurgicală, uneori combinată cu biopsia ganglionului limfatic santinelă şi terapie suplimentară pe baza rezultatelor.
- Recurenţă în tranzit (în vasele limfatice din apropiere, sub piele): Tratată cu intervenţie chirurgicală, dacă este posibil, sau cu radioterapie, cremă imiquimod, chimioterapie izolată a membrelor, terapie ţintită, imunoterapie sau chimioterapie.
- Recurenţă în ganglionii limfatici din apropiere: Tratată prin îndepărtarea ganglionilor limfatici, uneori urmată de radioterapie, imunoterapie sau terapie ţintită. Dacă intervenţia chirurgicală nu este posibilă, se utilizează terapia sistemică.
- Recurenţă la distanţă: Tratată similar cu melanomul în stadiul 4, cu terapie sistemică, intervenţie chirurgicală (pentru tumori izolate) sau radioterapie specializată, în special pentru metastaze cerebrale.
3. Tratamente emergente şi complementare
Mai multe tratamente emergente sunt în curs de investigare şi necesită studii clinice suplimentare pentru a confirma eficacitatea lor.
Extract de vâsc: Utilizat pe scară largă în Europa ca terapie complementară pentru cancer. Poate acţiona ca antioxidant, reduce inflamaţia şi încetineşte creşterea anormală a celulelor. Până la 77% dintre pacienţii cu cancer din ţările vorbitoare de limbă germană declară că utilizează extracte de vâsc pentru a încetini creşterea tumorii. În două studii de caz, extractul de vâsc a dus la remisia completă a metastazelor melanomului.
Privarea ţintită de nutrienţi: O terapie nouă împotriva cancerului care exploatează dependenţa celulelor canceroase de anumiţi aminoacizi. Prin limitarea accesului la aceşti nutrienţi, terapia vizează slăbirea celulelor tumorale şi îmbunătăţirea altor tratamente. Într-un studiu de fază I, un pacient în vârstă de 65 de ani cu melanom avansat rezistent la imunoterapii anterioare a obţinut o remisie completă care a durat mai mult de 30 de luni.
Compuşi naturali nanoformulaţi: Substanţe derivate din plante, cum ar fi ginsengul, Pistacia lentiscus (arborele de mastic) şi Amaranthus hypochondriacus (iarba de pene) sunt în curs de explorare. Nanotehnologia — cum ar fi lipozomii (transportori microscopici pe bază de grăsimi) şi nanoemulsiile (picături minuscule de ulei şi apă) — poate îmbunătăţi administrarea şi absorbţia medicamentelor.
Metode naturale şi legate de stilul de viaţă în cazul melanomului
Un studiu german realizat pe mai mult de 1.000 de pacienţi cu melanom a constatat că 41% dintre aceştia au utilizat medicina complementară şi alternativă, iar mai mult de jumătate au raportat o sănătate mai bună. Utilizarea acestor abordări a fost asociată cu o participare mai mare la activităţi fizice, sprijin psihosocial şi grupuri de autoajutorare. Mulţi participanţi au declarat că au fost motivaţi să-şi întărească sistemul imunitar şi să se simtă mai puternici. Însă dovezile clinice solide care susţin aceste metode rămân limitate.
1. Strategii de îngrijire personală
Deşi sună ca un clişeu, următoarele sfaturi de îngrijire personală pot îmbunătăţi recuperarea şi calitatea generală a vieţii în timpul şi după tratament.
- Acordaţi prioritate somnului
- Reduceţi stresul
- Hidrataţi-vă
- Alegeţi alimente uşoare dacă aveţi vărsături sau diaree
- Evitaţi fumatul
2. Nutriţie
Dieta poate influenţa răspunsul la tratament şi forţa generală.
- Consumaţi o dietă bogată în fibre: Fibrele pot îmbunătăţi răspunsul la imunoterapie prin susţinerea unui microbiom intestinal sănătos.
- Acordaţi prioritate alimentelor bogate în proteine şi nutrienţi: Când apetitul este scăzut, concentraţi-vă pe alimente bogate în calorii şi nutrienţi pentru a vă menţine greutatea şi forţa.
- Includeţi acizi graşi omega-3: Peştele gras, seminţele de in şi seminţele de chia au proprietăţi antiinflamatorii.
3. Practici minte-corp
Multe persoane utilizează abordări minte-corp alături de tratamentul standard pentru a gestiona simptomele şi stresul.
- Acupresura: Poate ajuta la ameliorarea durerii şi a altor disconforturi fizice. (Acupunctura poate avea un efect mai mare, dar necesită un acupuncturist calificat.)
- Meditaţie, yoga şi exerciţii de respiraţie: Pot favoriza relaxarea şi reduce stresul.
- Masaj şi terapia biofeedback: Pot reduce tensiunea musculară şi durerea.
Discutaţi orice terapie complementară cu medicul dumneavoastră pentru a vă asigura că este sigură şi coordonată cu planul dumneavoastră de tratament.
Cum poate fi prevenit melanomul
Cauza exactă a melanomului nu este pe deplin înţeleasă, deci nu poate fi prevenită complet. Totuşi, anumite strategii pot reduce riscul de a dezvolta melanom sau de a avea o recidivă.
- Evitaţi expunerea excesivă la soare: Lumina soarelui şi cancerul de piele au fost mult timp subiect de dezbatere, mai ales având în vedere că lumina soarelui poate oferi efecte protectoare împotriva anumitor tipuri de cancer şi poate aduce beneficii importante pentru sănătatea generală a pielii. Cheia este moderaţia şi recunoaşterea faptului că organismul fiecărei persoane reacţionează diferit.
În general, limitaţi timpul petrecut în lumina directă a soarelui în timpul orelor de vârf, între 11:00 şi 15:00, când razele UV sunt cele mai puternice. Se recomandă adesea utilizarea cremei de protecţie solară; cu toate acestea, ingredientele acesteia au fost supuse unei analize atente în ultimii ani, în special în ceea ce priveşte utilizarea zilnică, pe tot parcursul zilei. Însă expunerea prelungită la soare fără protecţie solară, cum ar fi în timpul unei zile petrecute la plajă, poate duce la arsuri solare. Cremele de protecţie solară pe bază de minerale sunt o opţiune mai bună pentru pielea sensibilă.
În plus, purtarea pălăriilor cu boruri largi, a cămăşilor cu mâneci lungi şi a pantalonilor lungi atunci când sunteţi expuşi la soare intens pentru o perioadă lungă de timp poate fi, de asemenea, benefică. A sta la umbră ajută, de asemenea.Îmbrăcămintea de protecţie solară poate avea un factor de protecţie UV (UPF) de la 15 la 50+, numerele mai mari oferind o protecţie mai mare. Unele detergenţi de rufe pot creşte, de asemenea, UPF-ul unei haine.
- Evitaţi bronzarea artificială: Nu utilizaţi lămpi solare sau paturi de bronzat.
- Protejaţi-vă sistemul imunitar: Un sistem imunitar slăbit creşte riscul de melanom. Infecţia cu HIV poate afecta, de asemenea, imunitatea, astfel încât evitarea expunerilor cu risc ridicat, cum ar fi consumul de droguri intravenoase, poate contribui la reducerea riscului.
Dovezile privind strategiile de prevenire prin dietă sunt contradictorii, iar concluziile trebuie interpretate cu prudenţă.
- Beţi cafea: Un studiu din 2017 a sugerat că bărbaţii care beau mai multă cafea au un risc mai mic de melanom, posibil datorită cofeinei, dar nu s-a găsit o legătură clară la femei, iar studiile ulterioare au arătat rezultate mixte.
- Consumaţi o dietă sănătoasă: Dietele alimentare mediteraneene şi de tip DASH (Dietary Approaches to Stop Hypertension) au fost asociate cu un risc mai mic de melanom. Unele cercetări au descoperit o asociere între consumul mai mare de carne roşie şi un risc mai mic de melanom. Cu toate acestea, carnea procesată este asociată cu alte riscuri pentru sănătate şi ar trebui limitată.
- Monitorizaţi consumul de retinol: Retinolul, o formă de vitamina A prezentă în alimentele de origine animală, a fost asociat cu un risc cu 20% mai mic de melanom.
- Consumaţi suficientă vitamina D: Un studiu din 2023, realizat pe aproape 500 de adulţi, a constatat că utilizarea constantă a suplimentelor de vitamina D a fost asociată cu un risc mai mic de melanom.
Posibile complicaţii ale melanomului
Dacă melanomul se răspândeşte, poate afecta alte organe, cum ar fi plămânii, ficatul, creierul sau oasele, şi poate duce la complicaţii grave de sănătate. De asemenea, poate creşte riscul de infecţii secundare din cauza leziunilor cutanate şi poate duce la cicatrici.
Cu toate acestea, majoritatea complicaţiilor sunt legate mai degrabă de tratament decât de cancerul în sine. Chirurgia pentru melanom poate provoca complicaţii precum sângerări, infecţii, leziuni nervoase, cicatrici şi suferinţă psihologică. Disecţia ganglionilor limfatici creşte riscul de limfedem (umflarea cauzată de acumularea de lichid limfatic), iar radioterapia ganglionilor limfatici poate duce la iritarea pielii, oboseală, cancere secundare şi limfedem.