Epuizarea imunitară apare după a treia doză de vaccin, susţine un studiu
focus
alte articole
Deşi vaccinurile au fost glorificate ca fiind cea mai bună strategie în lupta cu bolile infecţioase, înţelegerea limitată a înţelepciunii sistemului imunitar este cea care a dus la această concluzie: apare epuizarea imunitară după a treia doză de vaccin. Organismul nostru este capabil să separe grâul de neghină atunci când vine vorba de agenţi patogeni invadatori sau când un vaccin stimulează atacul.
Un studiu publicat în Science Immunology în 2022 a arătat că această creştere a numărului dozelor de rapel (booster) cu ARNm a determinat o schimbare în sistemul nostru imunitar. Sistemul imunitar dobândeşte atunci un fals sentiment de securitate fără a fi nevoie să facă un contraatac puternic împotriva vaccinului, în condiţiile în care vaccinul nu este virusul real. Mai rău, rapeluriele ar putea să nu inducă nici măcar vreun efect la o categorie de persoane ai căror membri prezintă un risc ridicat de infecţie severă.
Compoziţia subtipului IgG s-a schimbat după vaccinare
Potrivit studiului, a treia doză de vaccinuri cu ARNm pare să fie legată de o schimbare a clasei în subtipurile de imunoglobulină G (IgG), anticorpul seric dominant în sistemul nostru imunitar, ceea ce ridică problema epuizării imunităţii. Schimbarea clasei este atunci când celulele B îşi redirecţionează eforturile către producerea de IgG.
Pentru început, acestea produc celule de imunoglobulină generică, cum ar fi IgM. Dar, odată ce constată că agentul patogen invadator este mai rezistent decât credeau, ele trec la producerea de IgG, mai eficiente, pentru a îndepărta infecţia.
IgG este un anticorp seric important care reprezintă aproximativ 80% din toţi anticorpii din sistemul nostru imunitar. După ce are loc schimbarea clasei, celulele B eliberează diferite tipuri de IgG în locul altor imunoglobuline mai puţin eficiente. În funcţie de gravitatea infecţiei, raportul de IgG poate varia şi el.
IgG este cel mai eficient luptător din sistemul nostru imunitar, deoarece are capacitatea de a fixa complemente, ceea ce înseamnă că se ataşează de celulele infectate sau de agenţii patogeni şi instruieşte celulele ucigaşe să înghită intruşii prin fagocitoză. Este, de asemenea, singurul anticorp care traversează placenta, jucând un rol esenţial în protejarea fătului nenăscut.
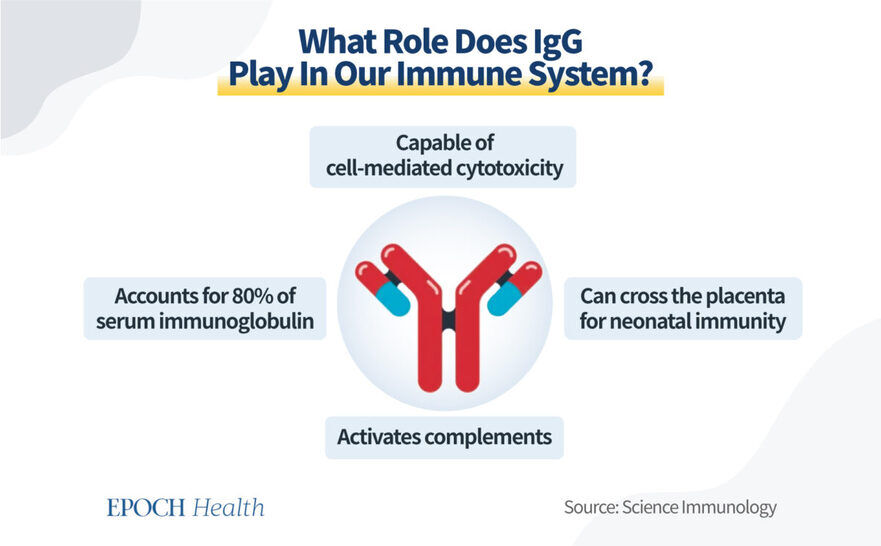
IgG se împarte în patru subtipuri majore, denumite de la IgG1 la IgG4, fiecare având propriile puncte forte şi limitări.
Dintre toate cele patru, IgG1 reprezintă cea mai mare parte a familiei IgG, deoarece are cele mai bune proprietăţi imunitare. Împreună cu IgG3, acestea două sunt cei mai puternici membri ai familiei IgG.
IgG4 este considerat unul dintre cele mai slabe tipuri, deoarece nu se descurcă la fel de bine în atragerea celulelor imunitare responsabile de eliminarea invadatorilor.
Cercetările arată că, de obicei, compoziţia IgG4 se situează în jurul valorii de 4%, cifră care se potriveşte cu cea din studiul menţionat mai sus pentru pacienţi după cinci luni de la primirea celei de-a doua doze de vaccin.
Imediat după cea de-a doua doză, nivelul IgG4 era de 0,04%, în timp ce IgG1 şi IgG3 - cei mai puternici membri ai familiei IgG - reprezentau 96,55% din totalul IgG, potrivit articolului din Science Immunology menţionat anterior.
Această modificare a nivelului de IgG indică faptul că organismul interpretează a doua doză ca pe o infecţie gravă şi produce imunoglobulină G mai eficientă pentru a face faţă infecţiei simulate. Cu toate acestea, lucrurile arată puţin diferit după rapel.
În cadrul studiului, procentul de IgG4 din serul de sânge a crescut la niveluri neaşteptat de ridicate după a treia doză. La zece zile după a treia doză de vaccin, nivelul de IgG4 a crescut la 13,91% şi a sărit la 19,27% după cinci luni. În acelaşi timp, nivelurile de IgG1 şi IgG3 au scăzut, ceea ce arată o schimbare semnificativă în compoziţia anticorpilor din serul sanguin.
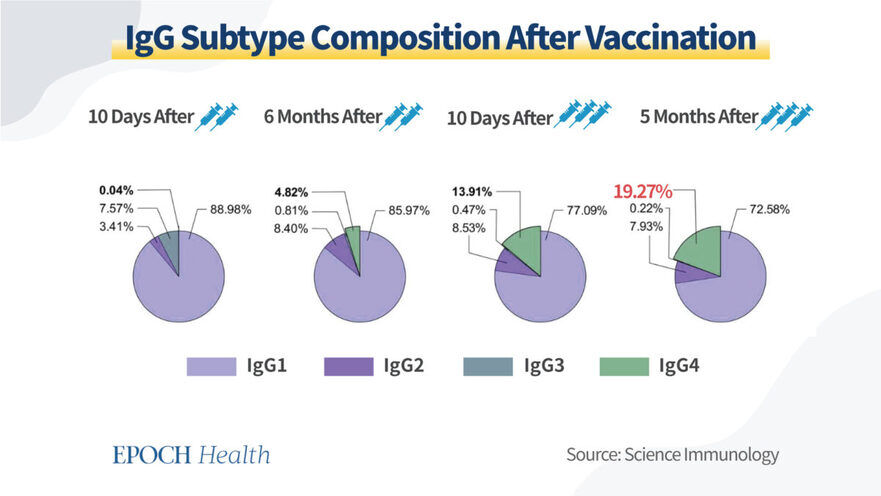
Acest lucru nu este bun, deoarece nivelurile mai ridicate de IgG4, fără capacitatea de a stimula celulele imunitare, ar putea indica o epuizare a sistemului imunitar. Este, de asemenea, un indiciu că sistemul imunitar a atenuat în mod intenţionat răspunsul începând cu a treia doză de vaccin.
Pe de altă parte, deşi IgG3 şi IgG1 contribuie cel mai mult la mecanismele imunitare, dezavantajul este că sunt costisitoare pentru a fi produse şi pot epuiza rapid organismul. În schimb, IgG4 nu este la fel de eficient, dar este mai economic de produs.
Sistemul imunitar va plasa întotdeauna apărarea împotriva intruşilor externi în fruntea listei sale de sarcini, ţinând cont în acelaşi timp de eficienţă. Acesta este motivul pentru care cantitatea de fiecare subtip de IgG produsă variază în funcţie de fiecare infecţie.
În studiul din Science Immunology, nivelurile ridicate de IgG4 după a treia doză, chiar şi la o perioadă lungă de timp după aceasta, indică faptul că sistemul imunitar este epuizat prin vaccinarea repetată. Organismul tratează cea de-a treia doză cu mai multă indiferenţă şi desfăşoară ca răspuns IgG4 mai puţin eficiente.
Această dezvoltare a unei cantităţi mai mari de IgG4 decât de obicei este nesănătoasă şi mai riscantă pentru oameni dacă se întâlnesc mai târziu cu virusul real, din cauză că COVID-19 se poate transforma într-o boală destul de gravă, în special pentru persoanele cu afecţiuni cronice.
Dacă organismul începe să trateze vaccinul împotriva SARS-cov-2 ca pe un băiat care strigă lupul, atunci ce se întâmplă dacă apare adevăratul virus?
Vaccinul este menit să antreneze celulele de memorie ale sistemului imunitar, astfel încât data viitoare când apare ceva similar, acestea să ştie cum să apere rapid sistemul imunitar. Acest proces se mai numeşte şi achiziţie de anticorpi. Studiul menţionat mai sus demonstrează că organismul încetează să mai considere COVID-19 ca fiind o infecţie virală gravă după rapel. În plus, la unele persoane rapelurile nu au de fapt niciun efect.
Ratele de obţinere a anticorpilor sunt "extrem de scăzute" în cazul persoanelor care primesc transplanturi de organe, arată studiile
Un grup de persoane care ar putea avea cel mai puţin de câştigat de pe urma vaccinării pare să-i includă pe cei care sunt imunocompromişi, cum ar fi beneficiarii de transplanturi de organe - persoane care iau în mod regulat imunosupresoare ca parte a procedurilor post-operatorii.
Un studiu publicat în revista Nature a arătat că ratele de acumulare a anticorpilor împotriva COVID-19 au fost "extrem de scăzute" la pacienţii cu transplant de rinichi. Această constatare contrazice scopul vaccinului, întrucât vaccinul este menit să inducă dobândirea de anticorpi.
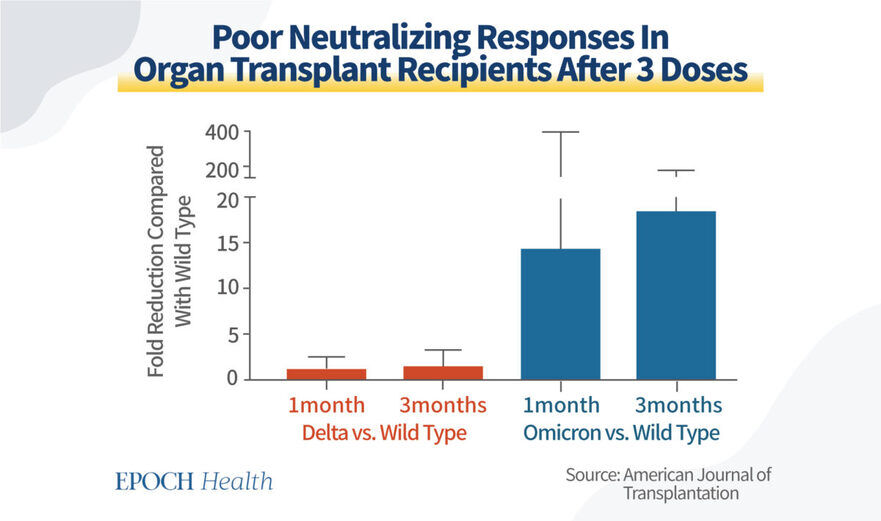
Rapoarte similare au apărut şi în alte părţi, în special în ceea ce priveşte variantele mai noi ale COVID-19. Un studiu observaţional, care pretinde a fi cel mai mare studiu atunci când a analizat patru doze de vaccinare a beneficiarilor de transplant de organe, arată că rapelul vaccinului cu ARNm demonstrează o "lipsă de neutralizare formală" împotriva "variantelor îngrijorătoare, inclusiv Omicron".
Date publicate arată, de asemenea, că neutralizarea anticorpilor împotriva Omicron a înregistrat o reducere de 15-20 de ori în comparaţie cu virusul de tip "sălbatic" la beneficiarii de transplanturi. Aceste constatări sunt foarte îngrijorătoare.
Centrul pentru Controlul şi Prevenirea Bolilor din SUA (CDC) recomandă în continuare ca persoanele imunocompromise să primească un vaccin COVID-19 şi să îşi facă rapelurile.
Potrivit datelor publicate în jurnalul medical Transplantation, în timpul recentului val Omicron, deşi cazurile de COVID-19 au crescut în cazul beneficiarilor de transplant de organe, rata de deces a acestei populaţii a scăzut de cinci ori.

Cu toate acestea, această reducere se datorează ratei vaccinării repetate sau patogenităţii reduse a variantelor Omicron? Este cu adevărat eficient să desfăşurăm campanii de vaccinare pentru persoanele imunocompromise, pe baza nivelului neînsemnat de dobândire a anticorpilor? Beneficiile stimulării repetitive pot depăşi riscul crescut de efecte secundare?
A sosit cu adevărat momentul să se reconsidere ce loc ar trebui să ocupe vaccinurile COVID-19. Subestimăm oare înţelepciunea sistemului nostru imunitar? Această poziţie este similară cu cea adoptată într-un articol anterior care menţiona cum "eficacitatea negativă" ar fi trebuit să oprească recomandările de vaccinare.
Acum, cercetătorii spun că vaccinurile, în special rapelurile, nu reuşesc să aibă un efect semnificativ asupra persoanelor imunocompromise - exact grupul de persoane deosebit de predispuse la boli grave şi la deces. Trebuie să încetăm să mai punem vaccinurile cu ARNm pe un piedestal şi să luăm în considerare toate opţiunile ca răspuns la SARS-cov-2, cum ar fi concentrarea pe consolidarea sistemului nostru imunitar natural şi pe bunăstarea holistică.
Punctele de vedere exprimate în acest articol aparţin autorului şi nu reflectă în mod necesar opiniile The Epoch Times.